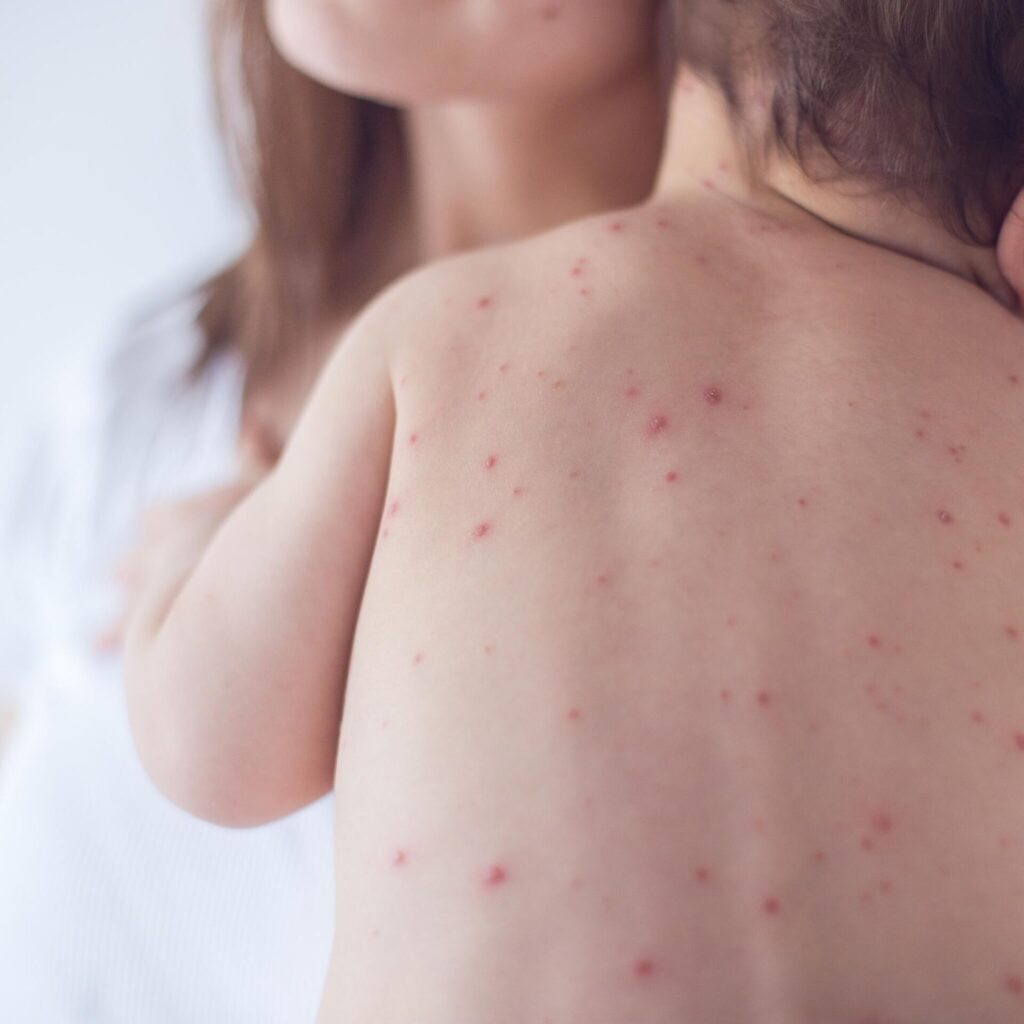
Корь является острым инфекционным заболеванием вирусной этиологии с воздушно-капельным путем передачи, в типичных случаях проявляющимся выраженной интоксикацией, поражением слизистых оболочек дыхательных путей, конъюнктивитом, а также этапным появлением пятнисто-папулезной сыпи.
Корь – заболевание высоко контагиозное (индекс контагиозности близок к 100%). Вирус нестоек во внешней среде, поэтому основной путь передачи инфекции – воздушно-капельный при прямом контакте с заболевшим.
Вначале происходит первичное поражение респираторного тракта –проникновение вируса в респираторный эпителий с последующим распространением в лимфатические узлы и накоплением в лимфоидной ткани (соответствует инкубационному периоду заболевания длительностью от 7 до 21 суток). Далее имеет место поражение сосудов, обуславливающее основной клинический симптом кори – сыпь.
Начало продромального периода кори проявляется лихорадкой, катаральными явлениями, кашлем, конъюнктивитом, иногда диареей (период наибольшей контагиозности). Со второго дня лихорадки может наблюдаться шелушение на слизистых оболочках щек, как правило, напротив первых коренных зубов, проявляющееся мелкими беловатыми пятнами (по типу «манной крупы»), иногда на гиперемированном фоне (пятна Коплика- Филатова). Сыпь появляется на 3-4 день от начала заболевания, носит пятнисто-папулезный характер. Для нее характерна этапность — первый день — лицо, шея (чаще всего первые элементы сыпи появляются на щеках, а также за ушами), далее, на второй день — туловище, на третий день распространяется на конечности. Угасает сыпь в том же порядке, как и распространялась, начиная с лица, оставляя быстро исчезающую буроватую пигментацию.
Выздоровление наступает за счет формирования собственного иммунитета. Поэтому корь протекает тяжело у иммунодепрессивных пациентов. Группами риска являются — беременные женщины, дети с гипотрофией, недостатком витамина А, пациенты, получающие химиотерапию, глюкокортикостероиды и иммунодепрессивную терапию, реципиенты органов и стволовых клеток, пациенты с тяжелой хронической патологией. В формировании основного симптома кори — пятнисто-папулезной сыпи — также участвуют иммунные механизмы. Поэтому при появлении чрезвычайно обильной сыпи или при ее полном отсутствии (особенно у контингентов риска), следует ожидать тяжелое, осложненное течение заболевания.
Таким образом, опорными диагностическими признаками кори являются:
острое начало заболевания с высокой лихорадки до 38,0-40,0°С;
превалирование в начале заболевания выраженной интоксикации и катарального синдрома (упорный малопродуктивный кашель, насморк) в течение 1-3 дней;
выраженный конъюнктивит, склерит, блефарит на протяжении всего заболевания;
пятна Филатова-Коплика (белые пятна диаметром 1-2 мм напротив малых коренных зубов на слизистой щек), которые появляются до появления сыпи на коже и сохраняются до 3 дня высыпаний;
пятнисто-папуллезная сыпь с тенденцией к слиянию, появляющаяся сначала на лице и характеризующаяся этапным распространением на туловище и вплоть до дистальных участков конечностей в течение 2-6 дней;
лейкопения, нейтропения, иногда тромбоцитопения в клиническом анализе крови.
Диагностическое значение имеют следующие особенности анамнеза:
выезд пациента за пределы Республики Беларусь в ближайшие 3 недели до появления первых признаков заболевания;
контакт с другими пациентами с лихорадкой, катаральным синдромом и экзантемой;
прививочный статус с акцентом на наличие сведений о вакцинации против кори с обязательной отметкой о годах вакцинации и ее кратности (если данные сведения доступны в отношении обратившегося за медицинской помощью пациента).
Осложнения. Наиболее частыми осложнениями кори являются синуситы и отиты. Существенно, что решающее значение в их формировании имеет присоединившаяся бактериальная флора.
Наиболее опасным для жизни пациента осложнением является коревая пневмония. Ранняя вирусная пневмония развивается только у пациентов с выраженной иммунодепрессией и протекает всегда крайне тяжело. Значительно чаще она присоединяется в период разгара клинической симптоматики или в стадии реконвалесценции. Этиология пневмонии обусловлена присоединением бактериальной флоры — пневмококка, стафилококка, гемофильной палочки.
Примерно у 8% пациентов отмечается диарея, обычно не приводящая к выраженной дегидратации.
Склериты и конъюнктивиты иногда причиняют пациенту значительное беспокойство, однако развитие слепоты или снижение остроты зрения связано с поражением сетчатки у пациентов с гиповитаминозом витамина А.
Профилактика кори. В отношении всех пациентов и медицинских работников, которые контактировали с пациентами с подтвержденной или предполагаемой на основании клинико-эпидемиологических предпосылок корью, следует осуществить вакцинопрофилактику в первые 72 часа от момента предполагаемого контакта либо оценить напряженность противокоревого иммунитета и принять решение о целесообразности вакцинации.
Если вакцинация пациентов не проведена в рекомендуемые сроки, за ними следует установить медицинское наблюдение с регулярной термометрией 1 раз в сутки сроком до 21 дня. При появлении лихорадки, катарального синдрома и/или экзантемы такие пациенты должны доставляться санитарным транспортом в приемные отделения инфекционных больниц территориального назначения для осмотра врачом-инфекционистом и определения дальнейшей тактики ведения пациента.
Все контактные лица, которым не осуществлялась вакцинопрофилактика, после 21 дня наблюдения должны быть обследованы с определением наличия и напряженности противокоревого иммунитета, а при его отсутствии — вакцинированы против кори в плановом порядке.
Вакцинация является самой надежной защитой от заболевания!